Les aspects sensoriels de l’alimentation ont occupé une place de choix aux JFN 2022. Nous vous proposons un focus sur deux conférences traitant de sensorialité : l’une abordant les troubles de l’olfaction chez les personnes en situation d’obésité, l’autre présentant la baisse de la capacité à percevoir les odeurs et les saveurs des aliments chez les séniors.
Olfaction et obésité
L’olfaction est étroitement liée à l’acte alimentaire dans ses différentes phases. Dans la phase préparatoire, avant ingestion, l’olfaction joue un rôle primordial dans l’étape de vérification de la non-toxicité de l’aliment ou encore de sa palatabilité. Cette guidance sensorielle va continuer pendant la phase d’ingestion alimentaire. La troisième phase, post-ingestive, permet l’installation des préférences alimentaires et olfactives qui vont avoir un impact sur les prises alimentaires ultérieures. Dr Hirac Gurden (CNRS, Paris) examine les liens entre l’olfaction et l’alimentation, en particulier chez les personnes présentant une obésité ou des troubles métaboliques.
Le chercheur explique que, si 10 à 15 % de la population jeune est atteinte de troubles olfactifs, le plus souvent liés à des infections virales ou des inflammations des voies respiratoires supérieures, ce sont plus de 30 % des personnes âgées et 80 % des personnes atteintes de la maladie d’Alzheimer qui présentent des problèmes olfactifs. Il précise que la majorité des personnes d’âge intermédiaire (45 – 60 ans) qui présentent une hyposmie sont des personnes en situation d’obésité. Ces troubles olfactifs ne semblent pas, la plupart du temps, avoir pour conséquence une modification des apports alimentaires (même si certaines études rapportent des cas d’hypophagie ou d’hyperphagie) ; ils ont par contre des effets délétères sur la qualité de vie, avec une perte du plaisir alimentaire et une perte plus globale du plaisir, augmentant considérablement le risque de dépression.
Les données de la littérature montrent que le bulbe olfactif, qui est la première structure cérébrale à être stimulée par les odeurs, présente un volume plus réduit chez les personnes en situation d’obésité que chez les personnes de poids normal. Hirac Gurden explique que ce bulbe olfactif est étroitement lié au métabolisme, les cellules mitrales qui le composent portant des récepteurs à l’insuline, à la ghréline, à la leptine, ou encore au GLP-1.
De façon intéressante, la chirurgie bariatrique, en plus d’avoir un impact sur le métabolisme, a la plupart du temps des effets bénéfiques sur les capacités olfactives dans ses différentes dimensions : détection des seuils olfactifs, discrimination entre des odeurs et identification des odeurs. Il a même été proposé récemment que l’amélioration des scores olfactifs après chirurgie puisse être considérée comme un paramètre prédictif de la réussite de la chirurgie bariatrique sur les plans métabolique et pondéral.
Hirac Gurden met en lumière le fait que, malgré la diminution globale de la sensibilité olfactive en cas d’obésité, on observe souvent, chez les personnes en situation d’obésité, une hausse de la détection des odeurs hédoniques qui prédisent un aliment particulièrement palatable comme le chocolat. Le chercheur émet l’hypothèse que le système olfactif pourrait, dans le cas d’une odeur comme celle du chocolat, être sensibilisé par l’activation du système hédonique, lié au plaisir, et par celle du système limbique, lié à la mémoire et aux émotions.
Pour conclure, les données les plus récentes suggèrent que c’est l’insuline qui jouerait un rôle clé dans l’olfaction et le fonctionnement du bulbe olfactif. La résistance à l’insuline pourrait être le facteur déclencheur du dysfonctionnement du bulbe olfactif chez les personnes en situation d’obésité et, par conséquent, de la baisse de sensibilité olfactive.
Troubles de l’odorat et du goût chez les seniors
Le vieillissement s’accompagne d’une baisse de la capacité à percevoir les odeurs et les saveurs des aliments. Claire Sulmont-Rossé (CSGA, Dijon) fait le point sur cette association entre l’âge et la baisse des capacités chimiosensorielles.
Elle précise tout d’abord les différentes capacités qui diminuent avec l’âge :
- la capacité à détecter les odeurs et les saveurs ;
- la capacité à les discriminer ;
- la capacité à les identifier ;
- les intensités perçues par les personnes âgées sont aussi diminuées avec l’âge ;
- enfin, les seniors présentent une adaptation plus prononcée aux odeurs et une récupération plus lente.
L’impact de l’âge sur les capacités chimiosensorielles est associé à des changements anatomiques et physiologiques, soit au niveau central (diminution du volume des aires olfactives, ralentissement du traitement nerveux ou encore diminution de l’activité cérébrale), soit au niveau périphérique (diminution du nombre de cellules sensorielles, assèchement du mucus olfactif, diminution du flux salivaire ou encore calcification de l’os ethmoïde situé entre la cavité buccale et le bulbe olfactif et qui a un rôle amplificateur dans la réception des signaux olfactifs).
Claire Sulmont-Rossé met cependant en avant l’existence d’une très grande variabilité inter-individuelle chez les personnes âgées concernant les performances olfactives. Une étude réalisée par son équipe auprès de plus de 500 personnes âgées de plus de 65 ans a mis en évidence plusieurs typologies de personnes âgées :
- celles présentant une olfaction et une gustation préservée (43 % de l’échantillon) ;
- celles avec une olfaction préservée, mais une gustation très altérée, en particulier pour la saveur salée (33 %) ;
- celles avec une olfaction et une gustation diminuées (21 %) ;
- et enfin les personnes présentant une olfaction très altérée et une gustation diminuée (3 %).
Cette variabilité inter-individuelle n’est pas simplement expliquée par l’âge, elle est aussi liée au style de vie, aux pathologies associées, à des facteurs génétiques ou encore à la prise de médicaments (cf. figure 1).
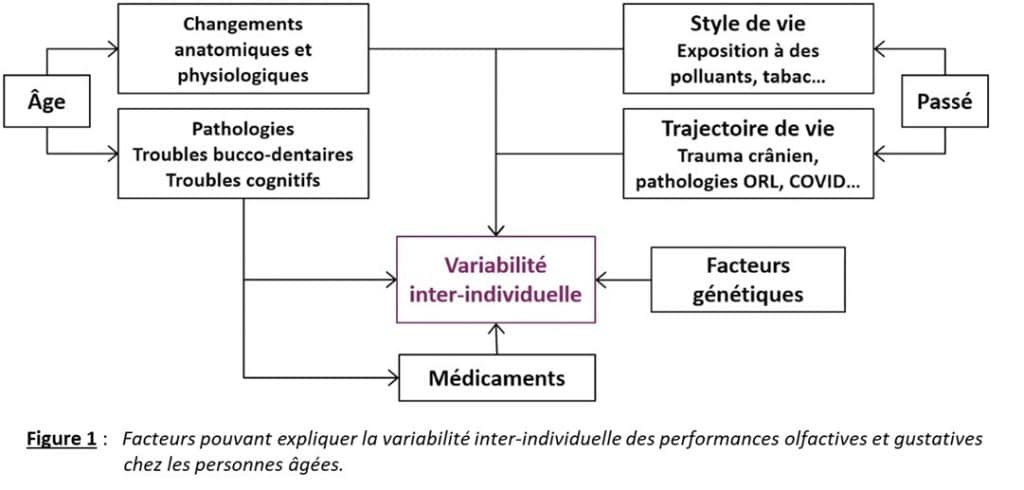
Si les données de la littérature montrent que la baisse des capacités sensorielles chez les personnes âgées est associée à une baisse du plaisir à manger, l’impact sur la prise alimentaire n’est pas clair et est mal documenté. Claire Sulmont-Rossé insiste sur le fait qu’à ce jour il n’existe aucune preuve scientifique solide établissant un lien entre le déclin des capacités chimiosensorielles liées à l’âge et le risque de dénutrition.
En conclusion, la chercheuse présente quelques stratégies qui ont été testées pour maintenir le plaisir à manger chez les personnes âgées présentant une baisse des capacités sensorielles. Si le renforcement des flaveurs des aliments semble être une stratégie à abandonner, la mise à disposition de sauces ou de condiments pour accompagner les plats serait plus efficace. Claire Sulmont-Rossé recommande enfin de favoriser le développement d’aliments pour les seniors, en collaboration avec les seniors, en améliorant à la fois les saveurs, les arômes et les textures.
